Что такое ревмофактор?
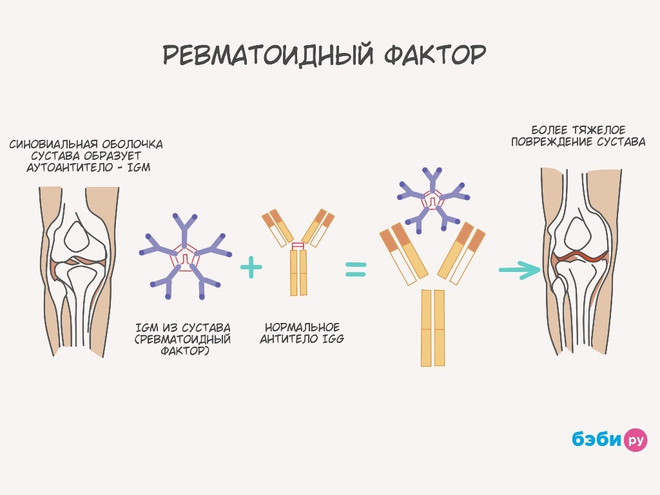
Ревматоидный фактор – белковый иммунный комплекс. При развитии воспалительных и аутоиммунных реакций он синтезируется отдельными клетками синовиальной оболочки суставов и представляет собой белковые аутоантитела классов A, M и G. После попадания в системный кровоток они формируют в крови иммунный комплекс с IgG, который начинает повреждать сосудистые стенки и ткани синовиальных оболочек, ошибочно принимая их за чужеродные.
Нормальные показатели по возрасту
Норма ревмофактора изменяется по мере взросления и при подозрении на ее превышение выполняется специальный анализ, показывающий результаты, позволяющие диагностировать вид воспалительных и аутоиммунных заболеваний. Незначительное превышение нормальных показателей не является поводом для беспокойства. Например, у пожилых людей он может повышаться под влиянием протекающих в организме возрастных изменений даже при отсутствии патологии.
У девочек и девушек до 18 лет показатель ревмофактора составляет 0–12 Ед/мл. После этого возрастного порога он немного повышается и приближается к значению 0–10 Ед/мл, однако допустимыми значениями считают амплитуду 0–14 Ед/мл. У пожилых пациенток считается допустимым повышение показателя до 17 Ед/мл.
При каких заболеваниях повышается показатель ревматоидного фактора
Превышение нормы ревматоидного фактора происходит при следующих патологиях:
- ревматоидный артрит;
- диффузные патологии соединительной ткани: дерматомиозит, синдром Шегрена, анкилозирующий спондилоартрит, системная красная волчанка, саркоидоз, системная склеродермия и другие;
- паразитарные поражения: малярия, лейшманиоз, трипаносомоз;
- инфекционные заболевания: вирусный гепатит, лепра, эндокардит бактериального или септического происхождения, туберкулез, мононуклеоз и другие;
- цирроз печени;
- хронический лимфолейкоз;
- васкулиты;
- макроглобулинемический ретикулез;
- метастазы, поражающие синовиальные оболочки при злокачественных новообразованиях.
В клинической практике проведение теста на ревмофактор чаще всего назначается пациенткам с симптомами, характерными для ревматоидного артрита и патологий соединительной ткани. Например, при поражении суставов ревматизмом у больных наблюдаются боли и припухлость кожи над крупными суставными сочленениями, скованность в движении, чрезмерная сухость кожных покровов и слизистых, а при синдроме Шегрена – признаки нарушений в работе желез внутренней секреции. Эти симптомы и наталкивают специалиста на мысль о вероятности аутоиммунных процессов.
Нередко роды приводят к обострению ревматического артрита или других аутоиммунных заболеваний, протекающих у женщины еще до наступления беременности. После родоразрешения у этих пациенток может появиться боль в горле, и этот симптом также является показанием для назначения забора биоматериала на анализ. В результатах исследования в подобных клинических случаях выявляется повышение показателей до 25–50 Ед/мл или до 50–100 Ед/мл. В первом случае отклонение не считают значительным, а во втором – для подтверждения или опровержения достоверности повышения уровня ревмофактора проводятся еще три дополнительных исследования. Если последующие анализы подтверждают факт повышения, то больной могут быть поставлены диагнозы «ревматоидный артрит» или «синдром Шегрена». Впоследствии лечение должно назначаться только профильным специалистом.
В некоторых случаях для дифференциальной диагностики обследование дополняется проведением теста на С-реактивный белок и другими лабораторными и инструментальными исследованиями.
Подготовка к анализу
Для оценки уровня ревматоидного фактора проводится забор крови из венозного сосуда. Обычно для этого проводится пункция локтевой вены.
После выдачи направления врач обязательно знакомит пациентку с простыми правилами подготовки к исследованию. Для получения максимально информативного результата рекомендуется:
- перестать принимать отмененные врачом препараты (если лекарство принимается далее, то доктор обязательно указывает факт его приема на бланке направления);
- за сутки до сдачи крови не принимать спиртные напитки, ограничить физическую активность;
- за 10–12 ч до забора крови не принимать пищу (допускается только прием негазированной питьевой воды);
- отказаться от курения за несколько часов до анализа;
- детям до 5 лет принять 150–200 мл воды за полчаса перед забором крови.
Соблюдение этих правил даст возможность получить достоверные данные, которые помогут поставить правильный диагноз.
Методики выполнения анализа на ревмофактор

В крови при исследовании выявляются антитела, появляющиеся в ответ на аутоиммунные или воспалительные процессы
Для определения ревматоидного фактора используются разные методики исследования крови:
- латекс-тест – это исследование выполняется очень быстро, применяется в качестве экспресс-теста, определяющего факт наличия ревмофактора. Уровень антител при данном исследовании выяснить невозможно, и за вариант нормы принимаются только результаты, указывающие на отсутствие ревмофактора;
- турбидиметрическое и нефелометрическое исследование – эти методики отражают концентрацию антител в крови;
- ИФА – иммуноферментный метод является самым точным, так как позволяет получать показатели и иммуноглобулина М, и других составляющих специфического ревматоидного белка;
- анализ Ваалера-Розе – данная методика назначается редко, так как является еще более неточной, чем латекс-тест.
В клинической практике пациентам наиболее часто назначается исследование, выполняющееся в большинстве лабораторий и выявляющее в сыворотке крови именно иммуноглобулин класса М, так как только этот компонент является основным в составе ревматоидного фактора. В более редких случаях выполняются исследования, позволяющие оценивать и другие компоненты иммунного комплекса.
Ревмофактор при ревматизме
У пациенток с ревматизмом в анамнезе не всегда повышен ревматоидный фактор, так как возрастание этого показателя в крови происходит не при первом дебюте недуга, а после его рецидивов или других заболеваний. У некоторых людей ревматоидный фактор может повышаться даже на фоне полного здоровья, и этот факт указывает на повышенную предрасположенность к развитию аутоиммунных воспалительных реакций.
Наличие ревматоидного фактора и его норма у женщин отражают присутствие в организме аутоиммунных или воспалительных реакций, которые могут провоцироваться не только ревматоидным артритом и заболеваниями соединительной ткани, но и патологиями других систем и органов. С годами показатель этого компонента крови изменяется в сторону повышения. Лабораторные исследования для определения уровня ревматоидного фактора могут назначаться в профилактических и диагностических целях как самостоятельно, так и в составе комплексного обследования.
Читайте далее: Норма С-реактивного белка у женщин
Видео




Это серьезно. Обратитесь к ревматологу. Где-то или т серьезный воспалительный процесс.
Идет
Спасибо
Узнать, вызвана ли боль в колене ревматизмом(возбудитель стрептококк). Если это так, то назначат антибактериальную терапию
Боже ещё этого не хватает нам ? бедный ребёнок, то ротовирус, то отит, теперь подозрение на ревматизм ? это все за полмесяца ?
Сочувствую, ангиной болела дочка???
Нет ещё не успели
Часто ревмартрит после ангины бывает( возбудитель один. Не отчаивайтесь, может это совсем другое)
Такое бывает не только от ревматизма… на смену погоды, в период роста коленного сустава, как правило этот возраст самый активный… ещё нехватка минералов и витаминов, нужно было заодно врачу в анализе подчеркнуть
Там она выделила Общий белок, с-реактивный белок, мочевая кислота, калий и ревматоидный фактор
Мало, минералы и кальций надо бы
Самой чтоль подчеркнуть ?
Покажи какие там показатели и я подскажу
В личные отправила
Да можно узнать есть ревматоидный артрит или нет. Только этот анализ не информативен. У дочки артрит. Уже 4 года ревмофактор отрицательный.
Ох как, а как узнали? Кто поставил диагноз?
В смысле не информативен? Артрит не только ревматоидный бывает и лечатся они по разному. Значит, у Вашей дочки не ревматоидный артрит, раз ревмофактор отрицательный.
Долго поставить не могли диагноз. Просто даже не знала, что есть такой врач ревматолог. Просто мы лежали в педиатрии и к нам зашла врач. Она ревматолог. И сказала, вы наши пациенты. 100процентов. Вообще можно ещё сделать УЗИ суставов. И мы ещё ходили к иммунологу. Там тоже выявили аутоиммунные процессы. Через три месяца уже начали лечение.
А какой например ?))))
Может системное аутоиммунное заболевание быть, может травма, может нарушение обмена, да все что угодно
Вы знаете, сколько детей попадает к нам в отделение с запущенными артритами??? А знаете почему? Потому что сдав анализ на ревмофактор. Он отрицательный. И лечить начинает ортопед. Годами. Потом начинаются проблемы. Которые не исправить просто так. И сажают деток на генную. На огромные дозы метипреда. Вот именно. Что артрит может быть разный. И полагаться на этот анализ не стоит. Надо идти к ревматологу. С анализами крови. Который он назначит. УЗИ суставов и только после этого, можно поставить диагноз. А системный артрит. Это тоже Юра только системная форма. И все артриты идут под обозначением Юра.
Конечно, все надо смотреть в комплексе, по одному анализу нельзя диагноз ставить. А у Вашей дочки после ангины это вылезло?
Нет не после ангины. Просто вечером ее парализовало и темп поднялась до 41. Без каких либо других симптомов. По крови было все идеально. Кроме падения гемоглобина небольшого
Надеюсь, сейчас с ребенком все хорошо. Какой диагноз в итоге поставлен?
Системный идиопатический ювенильный артрит (СиЮа). Ну живёт и это хорошо. На тот момент не давали шансов.
При идиопатическом артрите ревматоидный фактор отсутствует. Здоровья Вашей дочке!
С нами лежит девочка. У нее он положительный. При идиопатическом. В любом случае. Мы потеряли время. Пока нас лечили не от того. Поэтому я и написала, что этот анализ не показателен. Спасибо большое за пожелание